
Bei leichtem Übergewicht sind konservative Maßnahmen wie Diät und Sport hilfreich. Es gibt jedoch eine Gruppe von Patienten, der trotz ernsthafter und wiederholter Versuche unter diätetischer, ärztlicher und psychologischer Betreuung nicht gelingt, eine ausreichende Reduktion ihres Gewichtes zu erzielen. Das sind besonders die Patienten, die unter schwerer Adipositas, Grad 2 und 3 (engl. morbid obesity) leiden. Entweder ist der Effekt kurz oder nicht ausreichend.
Neben den allgemeinen Maßnahmen wie Bewegungstraining, Schulungsmaßnahmen zur bewussten Ernährung und Reduzierung vermeidbarer Kalorien treten dann operative Maßnahmen zunehmend in den Vordergrund. Nach den Empfehlungen der Deutschen Adipositas-Gesellschaft sollten bei einem BMI von >30 solche Maßnahmen in Betracht gezogen werden. Unter Adipositaschirurgie versteht man chirurgische Maßnahmen zur Bekämpfung des krankhaften Übergewichts (Adipositas).
Die diversen Operationsverfahren der bariatrischen bzw. metabolischen Chirurgie haben verschiedene Wirkmechanismen, die den gewünschten Gewichtsverlust ermöglichen. Heute werden diese Operationen fast ausschließlich „minimalinvasiv“ bzw. in „Schlüsselloch-Technik“ vorgenommen. Für die Durchführung der Operationen ist also regelhaft kein größerer Bauchschnitt erforderlich. Es werden stattdessen 4-5 Einschnitte von ca. 1 cm Länge im Bereich des Oberbauches vorgenommen. Über diese Zugänge wird die Operation dann Kamera-unterstützt durchgeführt. Der Vorteil dieser Vorgehensweise ist in der deutlich reduzierten Komplikationsrate und sehr kurzen Krankenhausverweildauer, mit sehr rascher Erholung der Patient*innen zu sehen.
Insgesamt ist die bariatrische und metabolische Chirurgie für die Patient*innen sehr sicher. Die Komplikationsrate und Operationssterblichkeit ist im Vergleich zu analogen Operationen, die aufgrund anderer Erkrankungen und Gesundheitsstörungen durchgeführt werden müssen, sehr gering. Diese Tatsache und der Umstand, dass aktuell keine andere Behandlungsform einen anhaltenden Gewichtsverlust von mindestens 50-60 % des Körpergewichts erreichen und die Lebenserwartung bzw. die Lebensqualität der Patientin in einem vergleichbaren Ausmaß wiederherstellen kann, rechtfertigt die Durchführung dieser Operation.
Allen Verfahren ist gemeinsam, dass durch die chirurgische Manipulationen am Magen und/oder Dünndarm, Veränderungen bei der Stoffwechselsteuerung bewirkt werden. Diese Veränderung betreffen insbesondere die den Stoffwechsel steuernden Darmhormone und das autonome Nervensystem. Bei den sogenannten Diversionsoperationen (s.u.: BPD, BPD-DS, SADI-S, SASI) kommt noch die Einschränkung der Verdauungsleistung mit entsprechendem Verlust an Nahrungskalorien hinzu. Subjektiv profitieren die Patient*innen von einem deutlich verbesserten Sättigungsempfinden und reduzierten Hungergefühl.
Aus den genannten Wirkungsmechanismen der operativen Verfahren der Gewichtsreduktion ergibt sich, dass zur Vermeidung von ungewünschten Wirkungen und Mangelzuständen, die Ernährungsvorgaben, insbesondere auch im Hinblick auf Nahrungsergänzung mit Vitaminen und Spurenelementen, von dem Patient*innen zuverlässig eingehalten werden müssen.
Die Festlegung des Operationsverfahrens ist stets von individuellen Kriterien und Voraussetzungen abhängig. Hierbei spielen z.B. Alter, Geschlecht, Begleiterkrankungen, Medikamente, Voroperationen, und letztlich auch das Ausgangsgewicht eine wesentliche Rolle. Die abschließende Festlegung erfolgt dann stets auf der Grundlage der medizinischen Befunde und in Absprache mit den individuellen Patient*innen. Dies trifft auch auf Folge- und Umwandlungs- bzw. Korrekturoperation zu. Letztere entsprechen häufig nicht den sogenannten Standardoperationen, sondern folgen in Art und Ausmaß den individuellen Bedürfnissen der jeweiligen Patient*innen. Teilweise ist hierbei auch das Einbringen von Fremdmaterial wie z.B. eines „Rings“ erforderlich. Auch hierbei ist eine persönliche Abstimmung zwischen Patient*in und Operateur*in unerlässlich.
Die Sektion Bariatrische und Metabolische Chirurgie im Adipositaszentrum Bamberg bietet alle etablierten operativen Verfahren der chirurgischen Adipositas- und auch Diabeteschirurgie an.
Das Prinzip der Operation besteht darin, dass durch eine kontrollierte Abtragung das Magens entlang der Längsachse linksseitig, an der großen Magenkrümmung, das Magenvolumen dauerhaft um ca. 80% reduziert wird.
Als mögliche Komplikationen können dabei u.a. Undichtigkeiten an der Magennaht auftreten, weiterhin eine narbige Verengung oder Verdrehung mit Entleerungsstörung oder im Langzeitverlauf eine Aufweitung des verkleinerten Magens, mit konsekutiver Gewichtszunahme. Weiterhin kann nach dem Eingriff Sodbrennen auftreten oder sich verschlechtern.


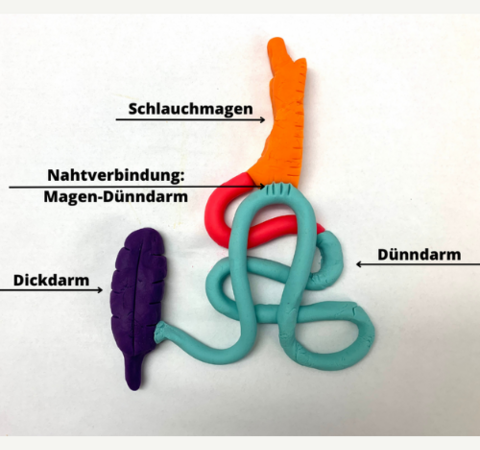
Dieser Operationsart galt lange als sogenannter „Goldstandard“ in der bariatrischen und metabolische Chirurgie. Bekannt seit den 1960er Jahren, hat diese Operationsart verschiedene Entwicklungsstufen durchlaufen und verschiedene Abwandlungen erfahren. Die aktuelle Technik sieht vor, dass der Mageneingang chirurgisch vom restlichen Magen getrennt wird. Der abgetrennten Mageneingang dient dann als anatomische Grundlage für die Magenbypass-Konstruktion. Der „Restmagen“ und der nachgeschaltete Zwölffingerdarm verbleiben und sind dann aber von der Nahrungspassage ausgenommen. Der Dünndarm wird anschließend an einer definierten Stelle durchtrennt. Ein Ende wird dann wieder mit dem vormals abgetrennten Mageneingang verbunden und so die Durchgängigkeit des Magen-Darm-Traktes wiederhergestellt. Das verbliebene „kurze“ Ende, in Verlängerung des Zwölffingerdarms, wird dann an einer ebenfalls definierten Stelle, erneut mit dem am Mageneingang befestigten Abschnitt bzw. der Nahrungspassage verbunden.
Infolge von Magenbypass Operationen treten bei dem Patienten etwas vermehrt Magen-Darm-Infektionen auf. Auch ein „galliger" Rückfluss (Sodbrennen) ist möglich. Besonders die Nahtverbindung zwischen Magen und angeschlossenem Dünndarm ist empfindlich und kann sich entzünden. Aus diesem Grund müssen von den Patienten Nikotin und bestimmte, entzündungshemmende Medikamente (z.B. Ibuprofen, Diclofenac, ASS etc.) strikt gemieden werden. Bei Frauen ist die sichere Wirksamkeit der „Pille" aufgehoben, was bei der Familienplanung dringend zu berücksichtigen ist. Die Naht-Verbindungsstellen können sich grundsätzlich narbig verengen oder auch aufweiten, was für die Patienten Probleme mit sich bringen kann. Weiterhin kann nach Bypassoperationen das sogenannte „Dumping“ auftreten. Dabei kann es im Zusammenhang mit der Nahrungsaufnahme zu Unwohlsein bis hin zu Bewusstseinsstörungen kommen. Aufgrund der veränderten Anatomie des Verdauungstraktes können auch innere Verschlingungen auftreten, die dann potenziell eine operative Korrektur erfordern.
Technisch bedingt ist bei allen MagenByPassVerfahren der Zugang zum sog. „Restmagen“, dem Zwölffingerdarm und somit zu den äußeren Gallenwegen und der Bauchspeicheldrüse durch Endoskopie bzw. „Spiegelung“ chirurgisch unterbrochen. Dies muss ebenfalls bei der Operationsplanung berücksichtigt werden.
Grundsätzlich können MagenByPassverfahren technisch rückgängig gemacht werden. Dies ist jedoch Häufig mit einer Störung der Magenentleerung und einem Wiederauftreten der Adipositas-Erkrankung verbunden und sollte deshalb nur erfolgen, wenn alle anderen Maßnahmen ausgeschöpft worden sind.
Dieser Bypass stellt eine Weiterentwicklung des „Standard-ByPasses“ dar. Analog wird bei dieser Operation ebenfalls der Mageneingang vom restlichen Magen getrennt. Der abgetrennte Mageneingang ist hierbei jedoch länger und schlauchförmig, sodass er an einen Schlauchmagen erinnert. Sein Ende wird dann End-zu-Seit mit einer Dünndarmschlinge von definierter Länge verbunden. Damit ist diese ByPassVariante technisch formal etwas einfacher in der Durchführung, da nur eine Nahtverbindung mit dem Dünndarm geschaffen werden muss. Die Wirkungen und Komplikationen entsprechen im Wesentlichen denen des R-Y-MagenByPasses. Tendenziell bietet diese Operationsvariante, im Vergleich zum Standard-Bypass, etwas mehr Gewichtsverlust und eine reduzierte Auftretenswahrscheinlichkeit des sogenannten „Dumpings“.


Diese neue Operationsart bietet eine Option für Patient*innen, bei denen eine Schlauchmagenbildung durchgeführt wurde, aber im Verlauf die Umwandlung in einen ByPassVerfahren erfolgen muss. Bei der Durchführung wird analog eines Omega-Loop-ByPasses eine Dünndarmschlinge ausgewählt und „zu-Seit“ am unteren Ende des Schlauchmagens und vor dem Magenschließmuskel angeschlossen. Hierdurch werden einerseits Effekte analog einer ByPassOperation erreicht, andererseits ist so der Zugang zum Zwölffingerdarm und somit zu den Gallenwegen bzw. zur Bauchspeicheldrüse anatomisch erhalten. Weiterhin bleibt die Funktion des Schlauchmagens grundsätzlich intakt, was bedeutet, dass diese Operation, durch Unterbrechen der zuvor geschaffenen Verbindung zwischen Dünndarm und Magen, jederzeit wieder rückgängig gemacht werden kann, wenn dies aus irgendwelchen Gründen erforderlich werden sollte. Grundsätzlich kann diese Operation auch als sogenannte „Primär-Operation“ mit einer Schlauchmagenbildung erfolgen, aber die Erfahrung mit diesem Vorgehen sind aktuell noch sehr begrenzt. Wie beim SASI handelt es sich also noch nicht um ein sogenanntes „Standardverfahren“.
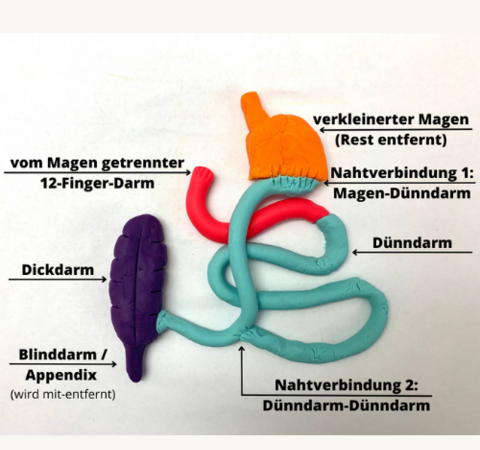
Bei dieser Operation handelt es sich hier um ein historisches Verfahren, was nur noch sehr selten zur Anwendung kommt. Gemeinsam mit den daraus entwickelten Verfahren: BPD-DS, SADI-S, SASI (und weiteren) gehört es zu den sogenannten Diversionen oder transit-bipartition-Operationen. Grundsätzlich analog einer Magenbypass-Operation werden hier anatomische Strukturen gewählt und verändert, die die bekannten Effekte der bariatrischen bzw. metabolischen Chirurgie jedoch noch erheblich verstärken und über eine zusätzliche Einschränkung der Verdauung noch zu weiterem Gewichtsverlust führen. In der ursprünglichen Form wurde das Verfahren von Nicola Scopinaro (+2020) aus Genua, Italien in den 1970er Jahren als offene, später auch als minimalinvasive Operation entwickelt. Zunächst werden 2/3 des Magens entfernt und der Zwölffingerdarm blind verschlossen. Der verbliebene Magen wird dann analog einer MagenByPass-Operation mit der ersten Schlinge des zweigeteilten Dünndarms verbunden. Die zweite Nahtverbindung zwischen Dünndarm und Dünndarm wird dann jedoch sehr nahe am Ende des Dünndarms im Übergang zum Dickdarm geschaffen. Im Rahmen dieser Operation werden aus technischen Gründen die Gallenblase und der Blinddarm mit entfernt. Diese Operation wird immer ein-zeitig durchgeführt.
Von allen Verfahren haben die sogenannten „Diversionen“ die stärkste Wirksamkeit gegen den Typ II-Diabetes und bieten den stärksten, Gewichts-reduzierenden Effekt. Diese Verfahren eignen sich deshalb insbesondere für Patient*innen, die unter einem fortgeschrittenen Diabetes Typ 2, mit drohenden oder bereits stattgehabten Langzeitkomplikationen (Augen-, Nerven-, Nieren-, Gefäß-Schäden), leiden; weiterhin für Patient*innen mit schwerstem Übergewicht (BMI 60+, >200kg).
Aufgrund der erheblichen, anatomischen Veränderung am Magen und Darm sind jedoch auch die unerwünschten Wirkungen mitunter sehr stark ausgeprägt. Hierbei sind unter anderem Mangelerscheinungen durch die sehr stark eingeschränkte Aufnahmefähigkeit von Vitaminen, Spurenelemente und Eiweiß relevant. Die Patient*innen müssen deshalb sehr gut ausgewählt werden, da eine unzuverlässige Wahrnehmung der postoperativen Nachsorge, eventuell schwerwiegende und mitunter tödliche Langzeitkomplikationen hervorrufen kann.
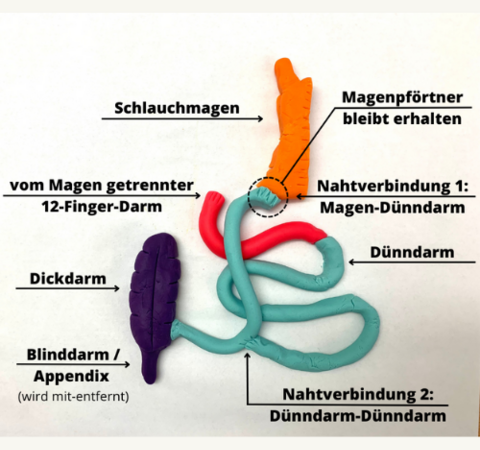
Dieser Operation ist eine Weiterentwicklung der klassischen Diversion nach Scopinaro, im Wesentlichen mit dem selben Anwendungsbereich. In der Regel wird diese Operation aber zweizeitig durchgeführt. Zunächst erfolgt eine Schlauchmagenbildung. Nachdem der daraus resultierende Gewichtsverlust sein stabiles Maximum erreicht hat, erfolgt der zweite Operationsschritt. Hierzu wird die Verbindung zwischen Magen und Zwölffingerdarm direkt im Anschluss an den Magenschließmuskel chirurgisch unterbrochen. Anschließend erfolgt die Anlage der ByPassSituation. Hierzu wird der dann wieder zu teilende Dünndarm zunächst an den (Schlauch-) Magen, jenseits des erhaltenen Schließmuskels angeschlossen. Die zweite Nahtverbindung wird nun End-zu-Seit kurz vor dem Ende des Dünndarms im Übergang zum Dickdarm angelegt. Der Vorteil dieses Verfahrens gegenüber dem klassischen BPD ist der Erhalt des Magenschließmuskels, was wesentlich dazu beiträgt, dass nach dieser Operation nur in Ausnahmefällen sogenanntes „Dumping“ (s.o.) auftritt. Auch sonst entspricht die Funktion des Magen-Darm-Traktes eher einem klassischen ByPass. Die Gefahr für das Auftreten Mangelerscheinungen, mit der Erfordernis einer zuverlässigen und engmaschigen Nachsorge, bleibt jedoch weiterhin hoch. Wie beim BPD nach Scopinaro, werden auch bei dieser Operation die Gallenblase und der Blinddarm jeweils mit entfernt.
Diese Operation ist eine technische Vereinfachung des BPD DS. Es wird bei modifizierten Schlingenlängen nur eine Nahtverbindung angelegt zwischen dem kurz hinter dem Schließmuskel vom Zwölffingerdarm getrennten Magen. Die Konstruktion erinnert so an einen Omega-Loop-Magenbypass. Die Effekte und Wirkungen des Verfahrens entsprechen dem BPD-DS, ungewünschte Wirkungen sowie Komplikationen sind jedoch deutlich reduziert. Eine Entfernung des Blinddarms ist bei diesem Verfahren nicht mehr Standard. Die Entfernung der Gallenblase ist jedoch weiterhin zwingend erforderlich. Bei den sogenannten „Diversionen“ ist dieses Verfahren aktuell bevorzugt.
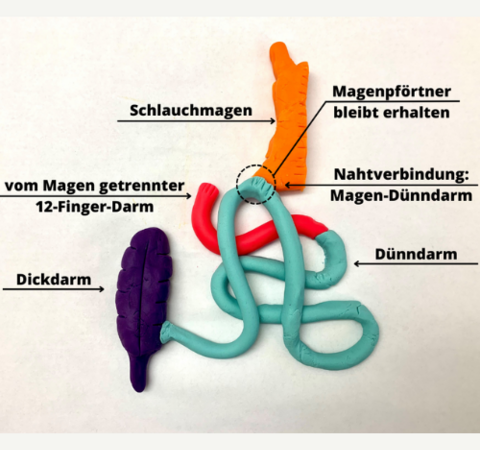
Dieser Operation ist eine konsequente Weiterentwicklung des beschriebenen SADI-S. Bei diesem Eingriff wird der Zwölffingerdarm nicht mehr vom Magen getrennt. Die normale Magen-Darm-Passage bleibt anatomisch grundsätzlich erhalten. Aus diesem Grund ist bei diesem Eingriff weder die Entfernung des Blinddarms noch der Gallenblase regelhaft erforderlich. Grundlage des Eingriffs ist wieder die Schlauchmagenbildung, entweder ein- oder zweizeitig als Folgeeingriff bei unzureichendem Gewichtsverlust oder aus anderen Gründen. Mit denselben Schlingen-Längen-Verhältnissen wie bei der SADI-S-Operation wird jetzt der Dünndarm direkt mit dem Schlauchmagen verbunden. Dies führt dazu, dass sich der überwiegende Teil des Speisebreis aus dem Magen direkt in die angeschlossene Dünndarmschlinge entleert und so der Zwölffingerdarm funktionell ausgeschaltet wird. Da jedoch keine chirurgische Unterbrechung zwischen dem Magen und Zwölffingerdarm vorgenommen wird, ist die Spiegelung des Zwölffingerdarms, der ableitenden Gallenwege und der Bauchspeicheldrüse weiterhin uneingeschränkt möglich. Die gewünschten Wirkungen des Verfahrens entsprechend denen des SADI-S bzw. BDP-DS. Die unerwünschten Wirkungen und das Operationsrisiko sind im Vergleich jedoch deutlich reduziert. Der größte Vorteil dieses Verfahren stellt jedoch analog des SAS-J die Möglichkeit dar, dieses Verfahren ohne großen Aufwand und Gefährdung des Patienten wieder aufzuheben und so die vormalige Schlauchmagensituation vollständig wiederherzustellen. Wie beim SAS-J handelt es sich jedoch noch nicht um ein sogenanntes „Standardverfahren“.
Sie möchten einen Termin vereinbaren oder mehr über unser Zentrum erfahren?
Sprechen Sie uns an oder schreiben Sie uns eine Nachricht.

Mo - Fr: 9 - 15 Uhr
TEL0951 503-15668
Fax0951 503-12139

Mo - Fr: 9 - 15 Uhr
TEL0951 503-15668
Fax0951 503-12139
TEL0951 503-15607
| Dienstag | 9:00 - 18:00 Uhr |
| Donnerstag | 9:00 - 18:00 Uhr |
| um vorherige Terminvereinbarung wird gebeten |